
朝起きた瞬間から疲れている感覚はありませんか。
十分に寝たはずなのに、身体が重く、頭がはっきりしない。
病院で検査をしても異常はないと言われる。
それでも確実にしんどい。
この状態が続くと、自分の気のせいなのではないかと不安になりますよね。
しかし慢性的な疲労は、気合いや根性の問題ではありません。
自律神経とHPA軸という、身体のストレス応答システムが長期間過負荷になった結果として起こることがあります。
副腎疲労という言葉が広まっていますが、重要なのは副腎そのものではなく、神経とホルモンの調整システム全体です。
このブログでは、自律神経とHPA軸の基礎から、慢性疲労が起こる構造、栄養や整体臨床での視点、そして実践的な回復設計までを体系的に整理しました。
断定ではなく、構造として理解することを大切にしています。
あなたの不調を一つのラベルで片付けるのではなく、負荷の積み重ねとして捉え直すための内容です。
もし今、どうしても抜けない疲労に悩んでいるなら、この文章が自分を責める材料ではなく、身体を理解する材料になればと思います。
回復は偶然ではなく、設計できます。
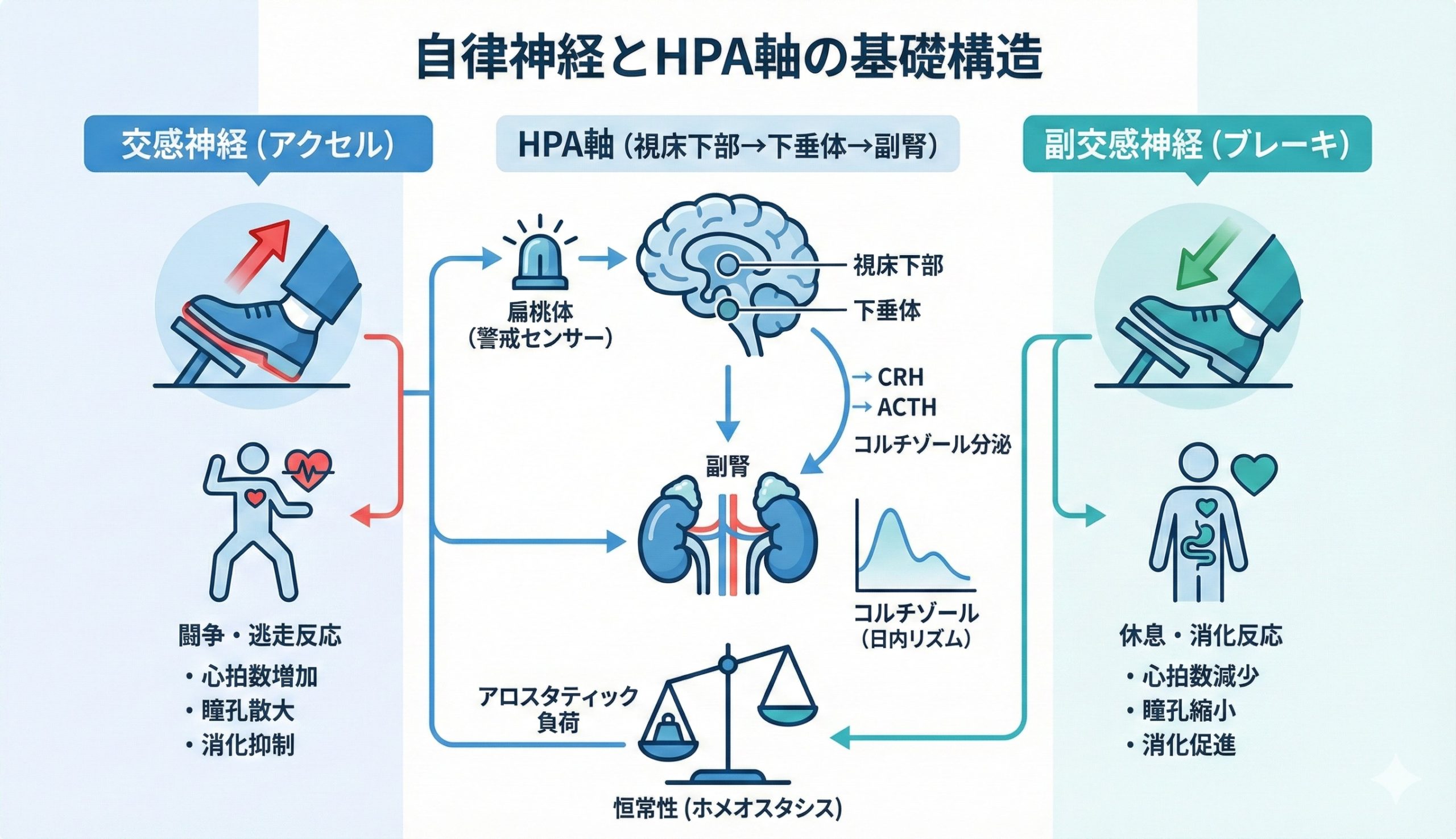
第1章 自律神経とHPA軸の基礎7視点
1-1 交感神経優位で緊張固定する
慢性的に疲れている方の多くは、身体が常に戦闘モードに入ったままになっています。
これは気合いの問題ではなく、交感神経が優位な状態が長く続いているという生理学的な現象です。
本来、交感神経は危険から身を守るための仕組みで、短時間だけ働くのが正常です。
しかし仕事のプレッシャーや人間関係の緊張、将来への不安などが重なると、身体はそれを慢性的な脅威と認識し続けます。
その結果、心拍数は高めに維持され、筋肉は無意識に緊張し、血糖や血圧も上がりやすい状態になります。
臨床でよく見るのは、肩や首が常に硬く、呼吸が浅く、触れると身体がピクッと反応するタイプの方です。
ご本人は休んでいるつもりでも、神経は休めていないのです。
この状態が続くと、自律神経と連動しているHPA軸、つまり視床下部・下垂体・副腎のストレス反応系も刺激され続けます。
交感神経優位は単なる緊張ではなく、内分泌系を巻き込んだ全身の警戒モードなのです。
もしあなたが、何もしていないのに疲れている感覚があるなら、それは怠けではなく、身体がずっとアクセルを踏み続けているサインかもしれません。
1-2 迷走神経低下で回復停滞する
交感神経がアクセルだとすると、副交感神経はブレーキの役割を担っています。
その中でも重要なのが迷走神経です。
迷走神経は心拍や消化、炎症反応の調整など、回復に関わる多くの機能をコントロールしています。
慢性的なストレス状態が続くと、この迷走神経の働きが低下しやすくなります。
すると身体は休んでいる時間でさえ、十分に回復できなくなります。
例えば、休日に何も予定を入れていないのに、夕方になるとどっと疲れが出る方がいます。
これは活動量の問題ではなく、回復スイッチが入りきらない状態です。
臨床では、深呼吸をしてもお腹がほとんど動かない方や、仰向けになると逆に落ち着かなくなる方をよく見ます。
迷走神経が十分に働いていれば、呼吸は自然に深まり、心拍は穏やかに落ち着いていきます。
しかしその調整がうまくいかないと、睡眠をとっても疲労感が残りやすくなります。
回復力が落ちていると感じるとき、問題は体力不足ではなく、神経のブレーキ機能が弱っている可能性があるのです。
1-3 HPA軸過活動で消耗進行する
自律神経と並んで重要なのがHPA軸と呼ばれるストレス反応の中枢システムです。
HPA軸とは、視床下部・下垂体・副腎が連動して働くホルモン調整の仕組みのことを指します。
強いストレスを感じると、この系が活性化し、コルチゾールというホルモンが分泌されます。
コルチゾールは本来、炎症を抑えたり血糖を維持したりする重要な役割を持っています。
問題は、それが長期間出続ける状態です。
慢性的なプレッシャー環境にいる方では、朝から心拍が高く、常に頭が冴えすぎている感覚を訴えることがあります。
一見エネルギーがあるように見えて、実は身体は消耗を続けています。
HPA軸が過活動の状態では、エネルギーは緊急対応に優先的に回され、修復や回復は後回しになります。
その結果、疲労が蓄積していきます。
ここで大切なのは、副腎そのものが壊れているという単純な話ではないという点です。
むしろストレス応答システム全体が過剰に働き続けていることが、消耗の本質である場合が多いのです。
もしあなたが常に緊張している感覚や、休んでも神経が抜けない感覚を持っているなら、それはHPA軸が働き続けているサインかもしれません。
1-4 コルチゾール日内変動で乱高下する
コルチゾールは悪者のように語られがちですが、本来は一日のリズムに沿って分泌される大切なホルモンです。
健康な状態では、朝に高く、夜に向けてゆっくり下がっていくという日内変動を描きます。
このリズムがあるからこそ、朝は目が覚め、夜は自然に眠くなります。
しかし慢性的なストレスや生活リズムの乱れが続くと、このカーブが崩れていきます。
朝が低すぎて起きられない、夜になっても頭が冴えて眠れないというパターンは、臨床でも非常によく見られます。
例えば、午前中は動けないのに夕方から急に元気が出る方がいます。
これは気合いの問題ではなく、コルチゾールの分泌タイミングが後ろにずれている可能性があります。
また、強いストレスを受け続けた後には、逆に反応が鈍くなり、日内変動そのものが平坦化するケースもあります。
この状態では、頑張るためのホルモンも十分に立ち上がらず、慢性的な無気力感につながります。
重要なのは、数値そのものよりもリズムです。
コルチゾールは多い少ないだけで語れるものではなく、どの時間帯にどう動いているかという流れで理解する必要があります。
もしあなたが、時間帯によって極端に調子が違うと感じているなら、それはホルモンリズムの乱れが背景にあるかもしれません。
1-5 扁桃体過敏で警戒持続する
ストレス反応の出発点には、脳の中にある扁桃体という部位が関わっています。
扁桃体は危険を察知するセンサーのような役割を持ち、脅威を感じると自律神経とHPA軸を同時に動かします。
本来は命を守るための重要な機能ですが、慢性的なストレス環境ではこのセンサーが過敏になります。
すると実際には危険でない出来事にも身体が強く反応してしまいます。
例えば、上司からの短いメッセージを見ただけで心拍が上がる方がいます。
頭では大したことではないと分かっていても、身体は緊急事態のように反応します。
この状態が続くと、常にうっすらと緊張が抜けない感覚になります。
臨床では、音や光に敏感になったり、人混みで極端に疲れるタイプの方にこの傾向がよく見られます。
扁桃体が過敏なままだと、神経系は休むタイミングを失います。
その結果、回復よりも警戒が優先され続けます。
もしあなたが些細な刺激でどっと疲れるなら、それは意志が弱いのではなく、警戒センサーが敏感になっている可能性があります。
1-6 視床下部疲弊で調整低下する
HPA軸のスタート地点にあるのが視床下部です。
視床下部は体温、食欲、睡眠、ホルモン分泌などを統合的に調整する中枢です。
いわば身体の司令塔のような存在です。
慢性的なストレスが続くと、この司令塔は常に情報処理を迫られます。
警戒信号が繰り返し入力されることで、調整の精度が徐々に低下していきます。
臨床では、食欲の波が極端になったり、急に寒がりや暑がりになったり、睡眠リズムが崩れる方がよく見られます。
検査では大きな異常が出ないのに、本人は明らかに不安定です。
これは視床下部レベルでの微細な調整不全が背景にある可能性があります。
視床下部がうまく働いているとき、身体は自然にバランスを取り戻します。
しかし過負荷が長引くと、微調整が効きにくくなります。
もしあなたが、理由がはっきりしない体調の揺らぎを感じているなら、それは司令塔が疲れているサインかもしれません。
1-7 恒常性破綻で全身不調化する
ここまでお話ししてきた自律神経とHPA軸の乱れは、最終的に身体全体の恒常性に影響します。
恒常性とは、体温や血糖、血圧、ホルモンバランスを一定に保とうとする仕組みのことです。
本来、私たちの身体は多少のストレスがあっても自然に元の状態へ戻る力を持っています。
しかし慢性的な負荷が長く続くと、その調整能力そのものが消耗していきます。
これをアロスタティック負荷と呼ぶ考え方があります。
簡単に言えば、頑張り続けた代償として調整力が落ちてしまう状態です。
臨床では、天候や気圧の変化に極端に弱くなったり、ちょっとした寝不足で数日引きずるタイプの方が見られます。
以前は平気だったことが負担になるのです。
これは気合いの低下ではなく、調整システムの余力が減っているサインです。
自律神経、HPA軸、脳の警戒系が連動し続けた結果、身体全体のバランス維持能力が落ちているのです。
もしあなたが以前よりも環境変化に弱くなっていると感じているなら、それは身体が限界を超えて適応し続けた結果かもしれません。
ここまでが土台の理解です。
次章では、副腎疲労という言葉をどのように整理すべきかを丁寧に見ていきます。
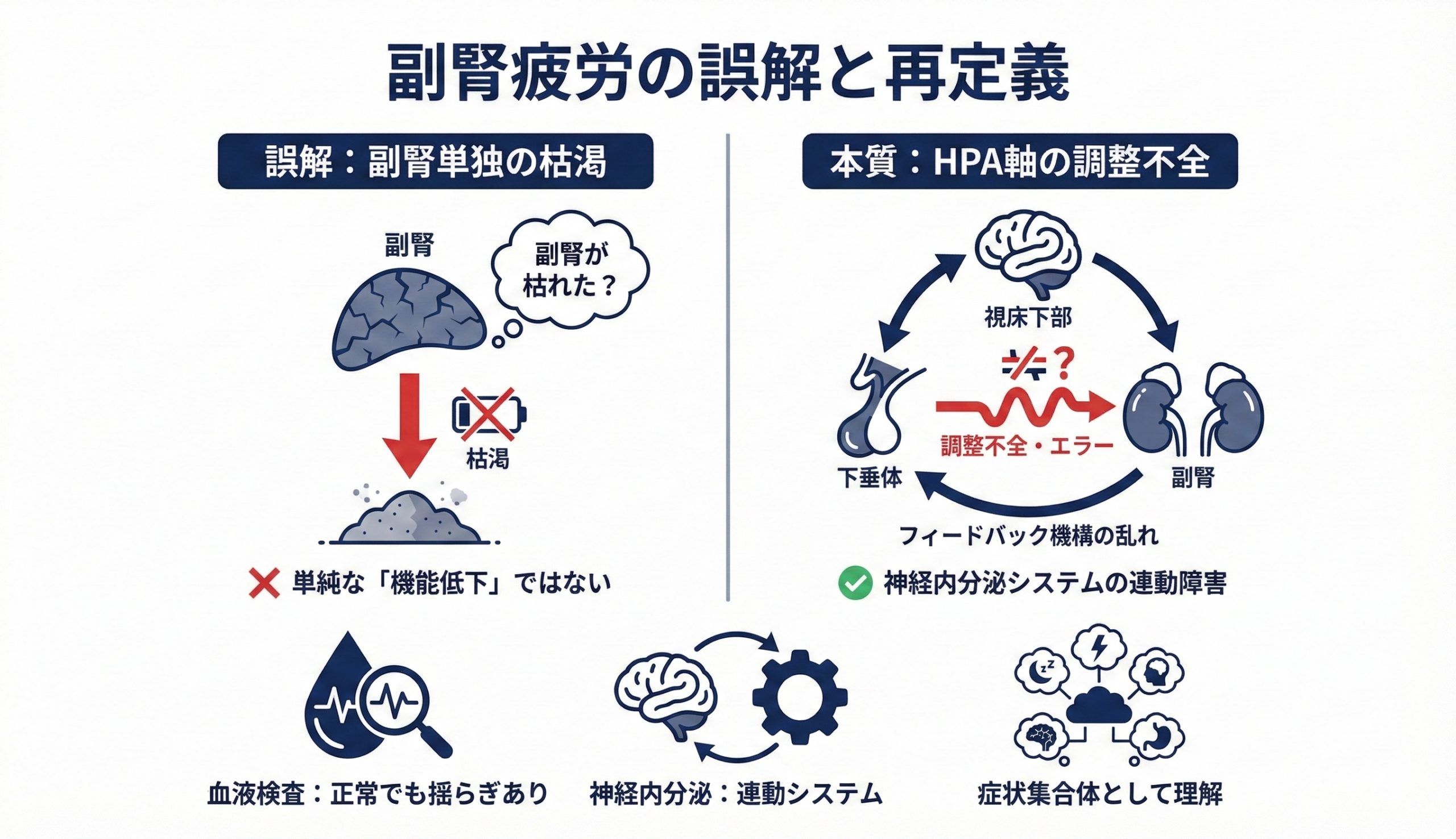
第2章 副腎疲労の誤解と本質6整理
2-1 副腎単独原因で単純化する
副腎疲労という言葉を聞くと、多くの方は副腎そのものが弱っている状態を想像します。
しかし実際のところ、副腎だけが単独で疲れ切ってしまうという単純な構図は、医学的には慎重に扱われています。
副腎が本当に機能低下を起こす疾患としてはアジソン病などがありますが、それは血液検査で明確な異常が出ます。
一方で、慢性的な疲労や無気力、立ちくらみなどの症状を訴える方の多くは、検査では大きな異常が見つかりません。
ここで短絡的に副腎が悪いと決めつけてしまうと、全体像を見誤ります。
臨床では、強いストレス環境が長期間続き、自律神経とHPA軸が過活動や調整不全を起こしているケースが多く見られます。
つまり問題は副腎単体というより、ストレス応答システム全体のバランスにあります。
副腎はあくまでHPA軸の一部であり、司令塔は視床下部と下垂体です。
もし上流の調整が乱れていれば、末端である副腎だけをケアしても十分ではありません。
副腎疲労という言葉を使うとしても、それは副腎単独の故障ではなく、長期ストレスによる調整系の負荷状態を指すラベルに近いものだと理解した方が安全です。
あなたが感じている疲労は、副腎が壊れているというより、ストレス反応システムが過剰に働き続けた結果かもしれません。
2-2 血液検査正常で軽視する
慢性的な疲労を感じて病院を受診し、検査では異常なしと言われた経験はありませんか。
その瞬間に、自分の不調が否定されたように感じる方は少なくありません。
しかしここで理解しておきたいのは、血液検査が正常であることと、調整機能が万全であることは同じではないという点です。
副腎の重篤な疾患であれば、コルチゾール値や電解質などに明確な異常が出ます。
一方で、慢性ストレスによるHPA軸の調整の揺らぎは、一般的な単回採血では捉えきれないことがあります。
臨床では、数値は基準範囲内でも、日内変動が崩れていたり、生活負荷が明らかに過剰なケースがよく見られます。
例えば、朝の血液検査では正常でも、実際には夜に覚醒して眠れない生活が続いている方がいます。
これは数値が嘘をついているのではなく、測定の切り取り方が限られているのです。
もちろん、重大な疾患を除外するための検査は非常に重要です。
しかし正常という結果だけで不調を軽視するのではなく、生活背景やストレス負荷、睡眠パターンを含めて総合的に見る必要があります。
あなたの疲労感は、検査が正常だから存在しないわけではありません。
数値と体感がずれているときこそ、調整系のバランスという視点が役立ちます。
2-3 ホルモン枯渇説で誤解する
副腎疲労という言葉が広まる中で、よく語られるのがコルチゾールが枯渇しているという説明です。
長くストレスを受け続けた結果、副腎が疲れ切ってホルモンを出せなくなるというイメージです。
一見すると分かりやすい説明ですが、医学的にはこの枯渇モデルは慎重に扱われています。
実際の重度副腎不全では明確なホルモン低下が見られますが、慢性疲労を訴える多くの方ではそのような極端な低下は確認されません。
むしろ研究では、コルチゾールの分泌量そのものよりも、反応の仕方や日内リズムの変化が注目されています。
臨床でも、常に低いというより、時間帯によって高すぎたり低すぎたりと揺れているケースの方が多く見られます。
例えば、日中は過緊張で動けるのに、夕方になると急に力が抜ける方がいます。
これは単純な枯渇ではなく、調整の乱れとして理解した方が整合的です。
ホルモンがゼロに近づいているという極端なイメージを持つと、不必要な恐怖や過剰なサプリ摂取につながることもあります。
重要なのは、ホルモン量だけでなく、神経系との連動やリズム全体をどう整えるかという視点です。
あなたの不調は、枯渇というより、バランスの揺らぎかもしれません。
その前提に立つだけで、回復の方向性は大きく変わります。
2-4 HPA軸機能低下で再定義する
副腎疲労という言葉に違和感を持つ専門家が多い理由は、副腎単体の障害として説明することに無理があるからです。
そこで有用なのが、HPA軸機能の調整不全という視点です。
HPA軸はストレスに応じて柔軟に反応し、必要なときにコルチゾールを分泌し、不要になれば速やかに抑制する仕組みを持っています。
問題は、この反応の振れ幅やタイミングが崩れることです。
過活動の状態が続いた後に反応が鈍くなることもあれば、些細な刺激に過剰反応することもあります。
臨床では、以前は徹夜でも平気だったのに、今は少しの残業で数日引きずるという方がいます。
これは体力の単純な低下というより、ストレス応答の柔軟性が落ちている状態と考えた方が理解しやすいです。
HPA軸の機能低下とは、出ないことだけを意味するのではなく、適切に調整できないことを指します。
この視点に立つと、アプローチも変わります。
副腎を刺激するのではなく、ストレス入力を減らし、リズムを整え、神経系との連動を回復させることが中心になります。
あなたが感じている慢性的な不安定さは、ホルモン不足というより、反応の調整力が落ちている状態かもしれません。
その前提で生活を見直すと、無理な強化よりも回復の設計が重要だと見えてきます。
2-5 神経内分泌連動で統合理解する
ここまで読んでいただくと、副腎だけを切り取って考えることの限界が見えてきたのではないでしょうか。
自律神経とHPA軸は、それぞれ独立しているわけではなく、常に連動しています。
交感神経が優位になれば、HPA軸も刺激されやすくなります。
逆に迷走神経の働きが安定していれば、ストレス反応も過剰になりにくくなります。
つまり神経系と内分泌系は、一つのチームとして動いているのです。
臨床では、強いストレスを受けたあとに胃腸の不調や動悸、不眠が同時に現れる方がいます。
これはバラバラの症状ではなく、神経内分泌系が同時に揺れている状態です。
副腎疲労という言葉を使う場合でも、その背景には神経の過緊張や回復力低下が存在します。
どちらか一方だけを整えようとすると、改善は限定的になります。
例えばサプリメントでホルモン系を支えようとしても、生活ストレスが過剰なままであれば効果は安定しません。
逆に生活を整え、呼吸を深め、睡眠を安定させるだけで体調が改善するケースも少なくありません。
あなたの身体は一つの統合システムです。
神経とホルモンを切り離さずに理解することが、回復への第一歩になります。
2-6 症状集合体で構造把握する
副腎疲労という言葉が広がった背景には、説明のつかない不調をまとめて表現する便利さがあります。
慢性的な疲労、朝起きられない、甘い物が欲しくなる、立ちくらみ、不安感、集中力低下など、ばらばらに見える症状を一つのラベルで説明できるからです。
しかしここで大切なのは、そのラベルに飛びつくことではなく、構造を理解することです。
症状は単独で起こるのではなく、神経系、内分泌系、代謝系が連動して揺れた結果として現れます。
例えば、低血糖を繰り返す生活をしていれば、交感神経が刺激され、動悸や不安感が出やすくなります。
睡眠が分断されれば、HPA軸のリズムが乱れ、朝の倦怠感が強くなります。
鉄が不足すれば、酸素運搬効率が落ち、慢性的な疲労感が強まります。
それぞれは独立した病名ではなく、負荷が重なった結果としての現象です。
症状集合体として捉えることで、どこから負荷がかかっているのかを逆算できるようになります。
副腎が悪いと決めつけるより、どのシステムが過負荷になっているのかを整理する方が現実的です。
あなたの不調も、一つの原因ではなく、複数の負荷が積み重なった結果かもしれません。
その構造が見えてくると、回復への道筋も具体的になります。
第3章 慢性疲労が起こる構造8要因
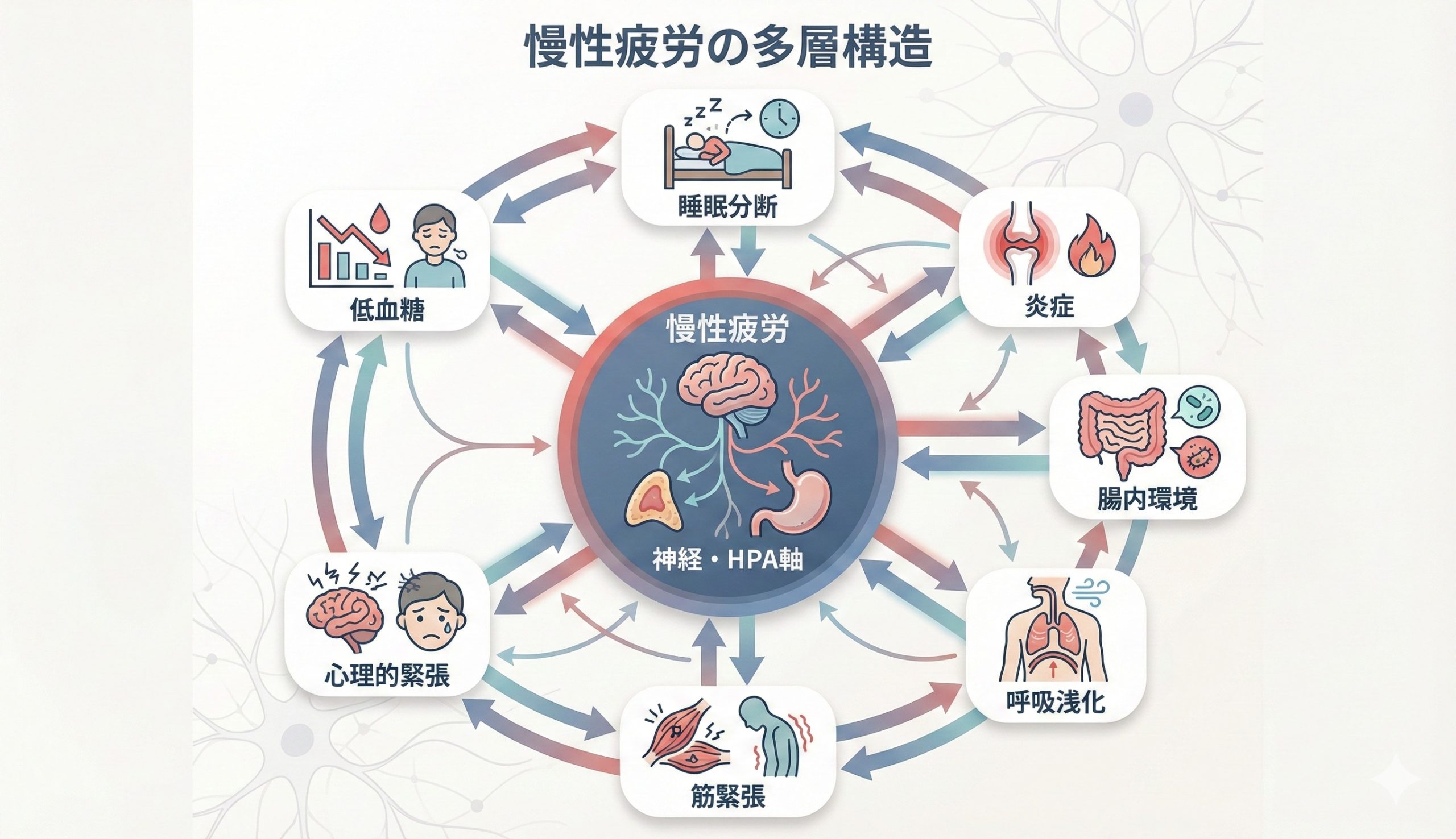
3-1 低血糖反復でストレス増幅する
食事を抜いたり、甘い物だけで済ませたりする生活が続いていませんか。
血糖値が急激に下がると、身体はそれを強いストレスとして認識します。
そのとき交感神経が刺激され、コルチゾールやアドレナリンが分泌されます。
これは血糖を上げるための正常な反応ですが、これが一日に何度も起こると話は変わります。
臨床では、昼食を軽く済ませた後に強い眠気やイライラを感じる方が多くいます。
その後、甘い物やカフェインで持ち直すというパターンを繰り返します。
この繰り返しは、神経とHPA軸にとって小さな緊急事態の連続です。
血糖の乱高下は、単なる栄養問題ではなく、ストレス応答系を何度も動かす要因になります。
結果として疲労感や不安感が増幅されやすくなります。
もしあなたが食後に強い眠気や動悸を感じるなら、血糖の揺れが背景にあるかもしれません。
慢性疲労の構造を理解する上で、血糖の安定は見落とせない土台です。
3-2 睡眠分断で修復阻害する
慢性疲労の背景で、ほぼ必ずと言っていいほど関わっているのが睡眠です。
睡眠中は副交感神経が優位になり、成長ホルモンの分泌や組織修復が進みます。
同時に、HPA軸も夜間は活動を抑え、朝に向けて再び立ち上がる準備をします。
しかし入眠困難や中途覚醒が続くと、この回復サイクルが途中で切れてしまいます。
臨床では、夜中に何度も目が覚める方や、夢が多くて熟睡感がないと訴える方が多くいます。
睡眠時間は確保しているのに、朝から強い倦怠感が残るのです。
これは単なる睡眠不足ではなく、神経とホルモンの夜間リズムが乱れている状態です。
ストレスが強いと扁桃体や交感神経が過敏になり、深い睡眠に入りにくくなります。
すると修復が十分に進まず、翌日も疲労が残ります。
この悪循環が慢性化すると、休んでも回復しない感覚が強くなります。
もしあなたが寝ても取れない疲れを感じているなら、まずは睡眠の質が本当に回復に使われているかを見直すことが重要です。
慢性疲労の構造は、夜の回復力から崩れていくことが多いのです。
3-3 炎症持続で神経疲弊する
慢性疲労の背景には、目に見えにくい軽度の炎症が関与している可能性があります。
炎症というと高熱や強い痛みをイメージするかもしれませんが、実際には自覚のないレベルで続くこともあります。
慢性的なストレス、睡眠不足、腸内環境の乱れなどは、免疫系を刺激し続けます。
免疫が活性化するとサイトカインと呼ばれる物質が分泌され、それが脳や神経系にも影響を与えます。
その結果、強い眠気や無気力、集中力低下が起こることがあります。
臨床では、風邪をひいた後に長く疲労感が抜けない方や、花粉症シーズンに極端にだるくなる方が見られます。
これは免疫反応と神経系が連動している例です。
炎症が続くとHPA軸も刺激され、ストレス反応が慢性化します。
つまり炎症とストレスは互いに増幅し合う関係にあります。
慢性疲労は単なる体力不足ではなく、神経内分泌免疫ネットワークの過負荷状態と考えた方が理解しやすいです。
もしあなたが理由の分からないだるさを感じているなら、生活の中に炎症を持続させる要因がないかを見直すことが重要です。
小さな炎症の積み重ねが、神経の疲弊につながることがあります。
3-4 腸内環境悪化で吸収低下する
慢性疲労を考えるとき、腸の状態を外すことはできません。
腸は単なる消化器官ではなく、免疫と神経に強く関わる臓器です。
ストレスが続くと腸の血流が低下し、蠕動運動も乱れやすくなります。
その結果、栄養の吸収効率が落ちたり、腸内細菌のバランスが崩れたりします。
臨床では、便秘や下痢を繰り返している方、食後に強い膨満感がある方に慢性疲労が重なっているケースが多く見られます。
栄養をしっかり摂っているつもりでも、吸収が不十分であれば細胞レベルでは不足状態になります。
特に鉄やマグネシウム、ビタミン群は、吸収が落ちると疲労感に直結しやすい栄養素です。
さらに腸内環境が乱れると、炎症性物質が増え、神経系に影響を与える可能性があります。
これは腸脳相関と呼ばれる考え方で説明されます。
慢性疲労がなかなか改善しない方の中には、腸の不調を長年放置しているケースが少なくありません。
もしあなたが食後に強い眠気や不快感を感じているなら、腸の状態が回復のボトルネックになっている可能性があります。
疲労はエネルギーの問題だけではなく、吸収と炎症の問題でもあるのです。
3-5 呼吸浅化で酸素不足する
慢性的に疲れている方の多くに共通するのが、呼吸の浅さです。
ストレスが強い状態では、無意識のうちに胸式呼吸になり、呼吸が速く浅くなります。
交感神経が優位なままだと、身体は常に戦闘態勢に近い呼吸パターンを維持します。
その結果、酸素と二酸化炭素のバランスが乱れ、自律神経の安定も崩れやすくなります。
臨床では、お腹がほとんど動かず、肩だけで呼吸している方が多く見られます。
深呼吸をしてくださいと伝えても、胸が上下するだけで横隔膜が十分に使われません。
呼吸が浅い状態が続くと、迷走神経の働きも高まりにくくなります。
すると回復スイッチが入りにくくなり、疲労が抜けづらくなります。
さらに慢性的な過換気傾向は、動悸や不安感、めまいといった症状を引き起こすこともあります。
呼吸は意識的に介入できる数少ない自律機能です。
もしあなたが無意識に肩に力が入り、息を止める癖があるなら、それは神経系が休めていないサインかもしれません。
慢性疲労の構造を理解する上で、呼吸は見逃せない基礎要素です。
3-6 筋緊張慢性化で循環停滞する
慢性疲労の方の身体に触れると、共通して感じるのが持続的な筋緊張です。
特に首、肩、背中、腰まわりが常に硬く、押すと強い圧痛が出ることが少なくありません。
これは単なる筋肉疲労ではなく、交感神経優位が続いた結果としての緊張固定です。
筋肉が緊張したままだと血流が低下し、酸素や栄養の供給が滞りやすくなります。
すると老廃物の排出も遅れ、さらに疲労感が増します。
臨床では、長時間のデスクワークや緊張の強い職種の方にこのパターンが多く見られます。
本人は座っているだけで楽なはずなのに、夕方にはぐったりしています。
これは精神的疲労だけでなく、持続的な筋緊張による循環停滞が関係しています。
さらに筋緊張は呼吸の浅さとも連動し、横隔膜の動きを制限します。
その結果、自律神経の回復も遅れます。
もしあなたが常に肩に力が入り、無意識に歯を食いしばっているなら、それは身体が休めていないサインです。
慢性疲労は神経の問題であると同時に、筋緊張の慢性化という身体レベルの問題でもあります。
3-7 心理的緊張で神経過敏化する
慢性疲労を語るとき、身体の構造だけでは十分ではありません。
心理的な緊張は、自律神経とHPA軸を直接刺激します。
締め切り、評価、人間関係、将来への不安など、目に見えないストレスが続くと、脳は常に警戒状態になります。
この警戒が長引くと、扁桃体が過敏になり、些細な刺激にも強く反応するようになります。
臨床では、以前は気にならなかった音や光に疲れやすくなったと訴える方がいます。
人と話しただけでどっと疲れるという方も少なくありません。
これは性格の問題ではなく、神経系が過敏化している状態です。
心理的緊張は目に見えないため軽視されがちですが、神経内分泌系には確実に影響します。
ストレスを受けるたびに交感神経とHPA軸が動き、その反応が蓄積します。
この積み重ねがアロスタティック負荷となり、回復力を削っていきます。
もしあなたが常に何かを考え続け、頭が休まらない感覚があるなら、それは神経が過敏になっているサインかもしれません。
慢性疲労の構造には、思考の緊張も深く関わっています。
3-8 生活過負荷で回復不能化する
ここまで挙げてきた要因が重なると、最終的に起こるのが生活全体の過負荷状態です。
睡眠不足、血糖の乱れ、心理的緊張、筋緊張、腸の不調が同時に存在すると、身体は常に何かを補正し続けなければなりません。
この補正作業こそが、アロスタティック負荷と呼ばれる概念で説明されます。
簡単に言えば、無理を重ねることで調整力の貯金が減っていく状態です。
臨床では、仕事も家庭も手を抜けない責任感の強い方にこのパターンが多く見られます。
本人は頑張れているつもりでも、ある日を境に急に動けなくなります。
それは突然壊れたのではなく、限界を超えて適応し続けた結果です。
慢性疲労は単一原因ではなく、複数の負荷が積み重なった総和として現れます。
どれか一つだけを改善しても、他の負荷が残っていれば回復は限定的です。
もしあなたが、休んでも戻らない感覚を抱えているなら、それは生活全体が過負荷になっているサインかもしれません。
慢性疲労の構造を理解することは、自分を責めることをやめる第一歩でもあります。
問題は根性ではなく、負荷の設計にあります。
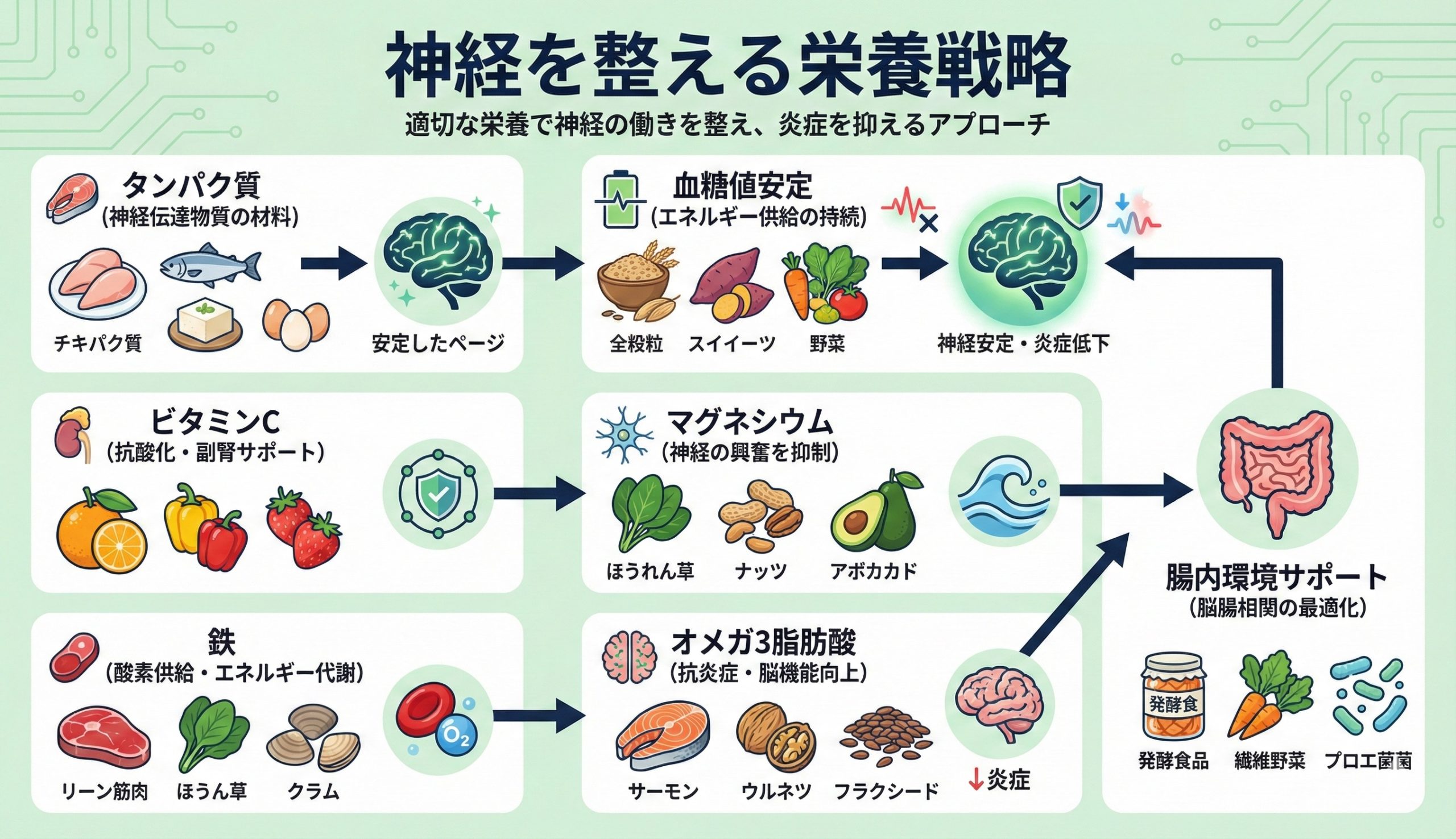
第4章 栄養学的アプローチ7戦略
4-1 高タンパク摂取で修復促進する
慢性疲労の回復を考えるとき、まず土台になるのがタンパク質です。
タンパク質は筋肉だけでなく、酵素、ホルモン、神経伝達物質の材料になります。
ストレス下ではこれらの消耗が増えるため、必要量も相対的に高まります。
特にHPA軸が頻繁に動いている状態では、修復に使われるアミノ酸の需要が増えます。
臨床では、朝食がパンとコーヒーだけという方に慢性疲労が強い傾向があります。
昼も麺類中心で、夜にまとめて食べるパターンでは、日中の血糖と神経の安定が保ちにくくなります。
タンパク質が不足すると、神経伝達物質の合成も滞りやすくなり、気分の落ち込みや集中力低下につながることがあります。
目安としては、体重に応じた十分な量を三食に分けて摂ることが安定につながります。
ただし過剰に増やせばよいという話ではなく、腸の吸収力も考慮する必要があります。
もしあなたが食後すぐに眠くなる、甘い物がやめられないと感じているなら、まずは一食ごとのタンパク質量を見直してみることが有効です。
回復は特別な栄養療法よりも、基礎的な材料の安定供給から始まります。
4-2 血糖安定食で負担軽減する
タンパク質と並んで重要なのが、血糖の安定です。
血糖値が急上昇し、その後急降下する食事パターンは、自律神経とHPA軸を何度も刺激します。
白米やパン、甘い飲料を単独で摂ると、血糖は短時間で上がりやすくなります。
その後の低下に対処するため、身体は再びストレスホルモンを分泌します。
臨床では、午後三時頃に強い眠気やイライラを感じる方が多くいます。
そのタイミングでチョコレートやコーヒーを摂り、さらに夜に眠れなくなるという流れがよく見られます。
これは意志の弱さではなく、血糖の乱高下に身体が振り回されている状態です。
対策は単純で、糖質だけでなくタンパク質や脂質、食物繊維を組み合わせることです。
食事の順番を意識するだけでも、血糖の上昇は緩やかになります。
また、長時間の空腹を避けることも安定につながります。
もしあなたが時間帯によって極端に体調が変わるなら、血糖の揺れが神経の負担になっている可能性があります。
慢性疲労の回復には、神経を刺激しない食事設計が重要です。
4-3 ビタミンC補給で副腎支援する
副腎はビタミンCを比較的多く含む臓器として知られています。
ストレスがかかるとコルチゾール分泌が高まり、その過程でビタミンCの消費も増える可能性があります。
つまりストレス状態では、通常よりもビタミンC需要が高まると考えられます。
臨床では、慢性疲労の方に食事内容を確認すると、野菜や果物の摂取が極端に少ないケースが少なくありません。
コンビニ中心の生活や、忙しさから食事が偏ると、ビタミンCは不足しやすくなります。
不足が続けば、抗酸化作用やストレス応答の調整にも影響が出る可能性があります。
ただし重要なのは、大量摂取で一気に解決するという発想ではないという点です。
基本は日常的に適量を安定して摂ることです。
野菜や果物を毎食に少量ずつ組み込むだけでも、基礎的な支えになります。
もしあなたが慢性的なストレス環境にいるなら、ビタミンCは特別な治療というより、土台を支える栄養と考える方が自然です。
回復は劇的な強化ではなく、小さな不足を埋めることから始まります。
4-4 マグネシウム活用で緊張緩和する
慢性的な緊張が抜けない方にとって、マグネシウムは見逃せない栄養素です。
マグネシウムは神経の興奮を抑え、筋肉の弛緩を助ける役割を持っています。
ストレスが続くとマグネシウムの消費は増えやすく、不足するとさらに神経が過敏になりやすくなります。
臨床では、まぶたのピクつきや足のつり、歯の食いしばりがある方に慢性疲労が重なっているケースがよく見られます。
これらは神経と筋の過緊張サインであることが少なくありません。
またマグネシウムはHPA軸の調整にも関与すると考えられており、ストレス反応の安定にも間接的に影響します。
ただしサプリメントに頼る前に、まず食事からの摂取を確認することが重要です。
ナッツ類、海藻、豆類などは良い供給源になります。
吸収の観点では腸内環境の状態も影響するため、消化機能の見直しも同時に行う必要があります。
もしあなたが常に肩に力が入り、夜にリラックスできないなら、神経系のミネラルバランスが崩れている可能性があります。
マグネシウムは特効薬ではありませんが、神経のブレーキを支える基礎材料の一つです。
慢性疲労の回復は、こうした地味な調整の積み重ねで進みます。
4-5 鉄評価で酸素運搬改善する
慢性的な疲労を訴える方で、見落とされやすいのが鉄不足です。
鉄は赤血球の材料となり、酸素を全身に運ぶ役割を担っています。
酸素供給が不十分になると、細胞レベルでのエネルギー産生が低下します。
貧血と診断されていなくても、フェリチンと呼ばれる貯蔵鉄が低いケースは少なくありません。
臨床では、特に月経のある女性で慢性疲労と低フェリチンが重なっている例をよく見ます。
検査でヘモグロビンが正常だからといって安心できるとは限りません。
酸素運搬の余力が少ない状態では、少しのストレスや睡眠不足でも強い疲労感が出やすくなります。
ただし自己判断で鉄を大量に摂るのは避けるべきです。
鉄は過剰でも問題を起こすため、必ず検査を行い、必要性を確認することが重要です。
もしあなたが階段で息切れしやすい、集中力が続かない、立ちくらみがあると感じているなら、鉄の状態を確認する価値があります。
慢性疲労の背景には、神経系だけでなく、酸素運搬という基本的な問題が潜んでいることもあります。
土台が整って初めて、神経の回復も進みやすくなります。
4-6 オメガ3摂取で炎症抑制する
慢性疲労の背景に軽度炎症が関与している可能性があるとお伝えしましたが、そこで重要になるのが脂質の質です。
オメガ3脂肪酸は、炎症反応を調整する働きを持つ脂質として知られています。
現代の食生活では、加工食品や外食が増え、オメガ6脂肪酸に偏りやすい傾向があります。
オメガ6自体が悪いわけではありませんが、バランスが崩れると炎症傾向が強まりやすくなります。
臨床では、揚げ物や加工肉が中心の食事をしている方に、だるさや関節の重さが重なっているケースをよく見ます。
食事内容を見直し、青魚やえごま油、亜麻仁油などを適度に取り入れるだけで、体感が変わる方もいます。
これは劇的な変化というより、炎症のベースラインが少し下がることで神経の負担が軽減するイメージです。
オメガ3は神経細胞膜の構成にも関わるため、神経の安定にも間接的に寄与します。
ただし過剰摂取や質の悪いサプリメントには注意が必要です。
基本は食事からの摂取を軸に考えることが安全です。
もしあなたが慢性的なだるさや重さを感じているなら、脂質のバランスが神経の過敏さに影響している可能性があります。
慢性疲労の回復は、炎症を静かに整えることからも始まります。
4-7 腸粘膜保護で吸収改善する
栄養を意識しても、吸収できなければ意味がありません。
そこで重要になるのが腸粘膜の状態です。
慢性的なストレスや睡眠不足、加工食品中心の食生活は、腸粘膜に負担をかけます。
腸粘膜が荒れると、栄養の吸収効率が落ちるだけでなく、免疫反応が過敏になることもあります。
臨床では、慢性疲労に加えて皮膚トラブルやアレルギー傾向を持つ方が少なくありません。
これは腸と免疫、神経が連動している可能性を示唆します。
まず大切なのは、刺激の強い食品や過度のアルコールを控え、腸を休ませることです。
次に、発酵食品や食物繊維を適度に取り入れ、腸内環境を整えていきます。
ただし一気に増やすと逆に不調が出ることもあるため、少量から様子を見ることが重要です。
腸粘膜が安定してくると、栄養吸収が改善し、炎症も落ち着きやすくなります。
その結果、神経の過敏さや疲労感も徐々に軽減していくケースがあります。
もしあなたが栄養を意識しているのに改善しないと感じているなら、吸収の土台である腸を見直すことが回復の鍵になるかもしれません。
慢性疲労は、摂ることよりも整えることが重要な場合があります。
第5章 整体臨床で見るポイント6所見

5-1 頸部硬直で交感緊張判断する
慢性疲労の方の身体に触れたとき、最初に強い反応が出やすいのが首まわりです。
特に後頭部から首の付け根にかけての緊張は、交感神経優位と関連しているケースが少なくありません。
ストレスを感じると、無意識に首や肩に力が入り、視野が狭くなります。
この状態が慢性化すると、筋肉は常に軽く収縮したままになります。
臨床では、触れただけで身体がピクッと反応する方や、首の可動域が明らかに狭い方が見られます。
これは単なる姿勢の問題ではなく、神経の警戒状態が身体に表れているサインです。
頸部は自律神経の走行とも関係が深く、ここが硬いままだと回復のスイッチが入りにくくなります。
ただし首を揉めば解決するという単純な話ではありません。
背景にあるストレス負荷や睡眠の質を同時に整えなければ、すぐに元に戻ります。
もしあなたが常に首の重さや張りを感じているなら、それは交感神経が抜けきれていない可能性があります。
身体の所見は、神経状態を映す鏡のようなものです。
慢性疲労を理解するには、症状だけでなく身体の反応にも目を向けることが大切です。
5-2 横隔膜緊張で呼吸制限把握する
慢性疲労の方の身体を評価するとき、横隔膜の動きは非常に重要なポイントになります。
横隔膜は呼吸の主役であり、副交感神経の働きとも深く関係しています。
ストレスが続くと胸式呼吸が優位になり、横隔膜の可動が制限されやすくなります。
その結果、呼吸は浅く速くなり、交感神経が抜けにくくなります。
臨床では、肋骨の動きが硬く、深呼吸をしても腹部がほとんど膨らまない方が多く見られます。
仰向けになると落ち着かないという訴えも、横隔膜の緊張と関連していることがあります。
横隔膜が硬いままだと、迷走神経の刺激が十分に働きにくくなります。
すると回復モードに切り替わりにくくなります。
ただし呼吸法を一時的に行うだけでは根本改善にはなりません。
生活ストレスや姿勢、筋緊張を同時に見直す必要があります。
もしあなたが無意識に息を止める癖や、ため息が増えていると感じているなら、横隔膜の可動制限が背景にあるかもしれません。
呼吸の質は神経の状態をそのまま映し出します。
慢性疲労を整えるためには、呼吸という基本動作から見直すことが欠かせません。
5-3 腹部圧痛で副腎負荷推測する
副腎は腎臓の上に位置しており、腹部の奥深くにあります。
整体臨床では、みぞおち周辺や側腹部に圧をかけた際の反応を一つの参考情報として見ることがあります。
ただしここで重要なのは、触診で副腎の状態を直接診断できるわけではないという点です。
圧痛がある場合、それは神経の過敏さや筋膜の緊張、内臓周囲の緊張を反映している可能性があります。
慢性的なストレス状態では、腹部の緊張が強く、触れるだけで強い防御反応が出る方がいます。
これはストレス応答系が過敏になっているサインと考えられます。
臨床では、仕事のプレッシャーが強い方や、長期間不安を抱えている方にこの傾向が見られます。
腹部が硬いままだと、呼吸も浅くなりやすく、横隔膜の動きも制限されます。
その結果、神経の回復がさらに遅れます。
副腎そのものの疲労を触診で断定することはできませんが、腹部の緊張はストレス負荷の身体的表現として参考になります。
もしあなたが腹部を触られると無意識に力が入るなら、それは身体が常に警戒している可能性があります。
慢性疲労の理解では、こうした身体の反応をヒントとして全体像を組み立てることが重要です。
5-4 仙骨可動で自律機能評価する
自律神経の安定を身体から見るとき、骨盤、とくに仙骨周辺の動きも一つの手がかりになります。
仙骨は骨盤の中央に位置し、脊柱と下半身をつなぐ重要な部位です。
副交感神経の一部は仙骨領域とも関連しており、慢性的な緊張状態ではこの周辺の可動が低下していることがあります。
臨床では、仰向けで骨盤を軽く揺らした際に、左右差が強かったり、ほとんど動きが出ない方が見られます。
これは単純な骨のズレというより、周囲の筋肉や靭帯、神経の緊張が固定している状態です。
長時間座りっぱなしの生活や、常に気を張っている性格傾向の方にこの傾向が出やすい印象があります。
仙骨周囲が硬いままだと、骨盤内の循環も滞りやすくなり、下半身の冷えや倦怠感につながることもあります。
ただし仙骨を調整すれば自律神経が必ず整うという単純な話ではありません。
あくまで神経の状態が身体に表れている一部の所見として捉えることが重要です。
もしあなたが長時間座ったあとに腰や骨盤の重さを感じるなら、それは神経の緊張が下半身に固定しているサインかもしれません。
慢性疲労を理解するうえでは、頭だけでなく骨盤の動きにも目を向けると全体像が見えやすくなります。
5-5 姿勢崩れで慢性負荷推定する
慢性疲労の方の身体を全体で見ると、姿勢の崩れが目立つことがあります。
猫背や反り腰、頭部前方位などは単なる見た目の問題ではありません。
姿勢が崩れると、特定の筋肉に常に負荷がかかり、無意識の緊張が持続します。
この持続的な筋活動は、交感神経優位を強める要因になります。
臨床では、デスクワーク中心で長時間前傾姿勢を続けている方に、首肩の緊張と慢性疲労が重なっているケースが多く見られます。
姿勢が崩れていると呼吸も浅くなり、横隔膜の可動が制限されます。
その結果、迷走神経の働きが高まりにくくなります。
また姿勢の崩れは身体のエネルギー効率を下げ、余計な消耗を生みます。
立っているだけで疲れるという訴えの背景には、こうした構造的負荷が存在することがあります。
ただし姿勢を正せば全て解決するという話ではありません。
重要なのは、姿勢が神経の状態を反映し、同時に神経へ影響を与えるという双方向の関係を理解することです。
もしあなたが写真に写った自分の姿勢を見て驚いたことがあるなら、それは慢性負荷が身体に刻まれているサインかもしれません。
慢性疲労は、日常の姿勢習慣の中にもヒントが隠れています。
5-6 触診反応で神経過敏確認する
慢性疲労の方の身体に触れたとき、圧そのものよりも反応の仕方が重要な情報になります。
軽く触れただけで身体がびくっと跳ねたり、息が止まったりする反応は、神経の過敏さを示している可能性があります。
これは痛みの強さというより、防御反応の強さです。
慢性的なストレス状態では、身体は常に警戒モードに近づきます。
その結果、触刺激にも過剰に反応しやすくなります。
臨床では、普段は穏やかな方でも、触れた瞬間に無意識に息を詰めるケースがあります。
ご本人は自覚していないことも多く、施術中に呼吸が止まっていると指摘されて初めて気づきます。
この反応は、交感神経が優位なままであるサインと考えられます。
ただし触診所見だけで診断を下すことはできません。
あくまで神経状態の一側面として捉え、生活背景や症状と照らし合わせて総合的に判断する必要があります。
もしあなたが身体に触れられると無意識に緊張するなら、それは神経系がまだ安全を感じられていない可能性があります。
慢性疲労の回復には、身体が安全だと感じられる状態を取り戻すことが不可欠です。
第6章 回復の実践設計7ステップ

6-1 負荷棚卸しで原因特定する
慢性疲労から回復する第一歩は、何を足すかではなく、何が負荷になっているかを整理することです。
多くの方はサプリメントや新しい健康法を探しますが、実際には過剰な負荷を抱えたままになっています。
負荷とは、睡眠不足、血糖の乱れ、心理的ストレス、過密スケジュール、人間関係などの総和です。
これらは一つ一つは小さくても、積み重なると神経とHPA軸に持続的な刺激を与えます。
臨床では、疲労の強い方に一日の流れを書き出してもらうことがあります。
すると休んでいる時間がほとんどないことに本人が気づきます。
仕事が終わってもスマートフォンで情報を追い続け、頭が休まらない状態が続いていることも少なくありません。
負荷の棚卸しは、自分を責める作業ではなく、現実を可視化する作業です。
どこに無理が集中しているのかが見えるだけで、改善の優先順位が明確になります。
もしあなたが何から始めてよいか分からないなら、まずは一週間の生活を書き出してみてください。
回復は足し算よりも引き算から始まることが多いのです。
6-2 生活優先順位で回復設計する
負荷の棚卸しができたら、次に必要なのは優先順位の再設計です。
慢性疲労の方の多くは、仕事や他者の期待を自分の回復よりも上位に置いています。
その結果、睡眠や食事が後回しになり、神経の回復時間が削られていきます。
回復設計とは、生活の中で何を最優先にするかを意図的に決めることです。
臨床では、就寝時間を固定するだけで体調が安定し始める方がいます。
しかしそのためには、夜の予定やスマートフォン使用時間を見直す必要があります。
優先順位を変えるということは、何かを諦める勇気を持つことでもあります。
すべてを維持したまま回復するのは難しい場合が多いです。
短期的には仕事量を減らす、家事を外注する、人間関係の距離を調整するなどの選択も必要になることがあります。
これは弱さではなく、神経の回復を守る戦略です。
もしあなたが常に自分を後回しにしているなら、まずは睡眠と食事を最優先に据えることから始めてください。
回復は偶然起こるものではなく、意図的に設計するものです。
6-3 睡眠固定で基盤構築する
回復設計の中で、最も影響力が大きいのが睡眠の固定です。
睡眠時間の長さ以上に重要なのは、就寝と起床の時刻を安定させることです。
HPA軸と自律神経は概日リズムに強く影響されます。
寝る時間が毎日ばらばらだと、コルチゾールの立ち上がりも不安定になります。
臨床では、週末に寝だめをする方ほど、平日の疲労が強い傾向があります。
これは体内時計が毎週リセットされるためです。
まずは起床時刻を固定することが土台になります。
眠れなくても布団から出る時間を一定にすることで、リズムが徐々に整います。
夜は強い光や情報刺激を減らし、神経を鎮める時間を意識的に作ります。
この単純な習慣が、HPA軸の再調整を助けます。
もしあなたが夜更かしと寝不足を繰り返しているなら、回復の基盤が揺らいでいる可能性があります。
睡眠は治療ではなく、回復の土台です。
土台が整えば、その上の栄養や運動の効果も安定してきます。
6-4 食事再設計で血糖安定する
ここまでの内容を踏まえると、食事は単なる栄養補給ではなく、神経を刺激しない設計が重要だと分かります。
慢性疲労の方の多くは、朝食が軽すぎるか、逆に夜に偏っています。
このリズムは血糖の乱高下を招き、HPA軸を何度も刺激します。
まず意識したいのは、三食を安定させることです。
特に朝はタンパク質と脂質を含めた食事を摂ることで、コルチゾールの自然な立ち上がりをサポートできます。
臨床では、朝に卵や魚を取り入れただけで午前中の集中力が安定する方がいます。
昼食も単独の糖質に偏らず、主菜と副菜を組み合わせることで血糖の揺れを抑えられます。
間食が必要な場合は、ナッツやヨーグルトなど血糖を急上昇させにくいものを選びます。
食事の間隔が空きすぎないようにすることも大切です。
重要なのは完璧を目指すことではありません。
まずは一日の中で最も崩れている食事を一つ整えることから始めます。
もしあなたが午後に強い眠気やイライラを感じているなら、食事の設計が神経の安定に直結している可能性があります。
食事は薬ではありませんが、神経にとっては毎日の刺激でもあります。
刺激を減らす設計に変えることが、回復の加速につながります。
6-5 刺激制限で神経鎮静する
慢性疲労の回復において見落とされやすいのが、日常的な刺激の量です。
現代は情報、光、音、人間関係のやり取りなど、神経を刺激する要素であふれています。
交感神経優位が続いている方にとって、これらは常に小さなストレス入力になります。
特に夜間のスマートフォンや強い照明は、HPA軸のリズムに影響しやすくなります。
臨床では、就寝直前までSNSや動画を見ている方ほど、入眠困難や中途覚醒を訴える傾向があります。
脳は情報を処理し続け、警戒状態を維持してしまいます。
刺激制限とは、極端に何かをやめることではなく、神経が休める時間帯を意図的に作ることです。
例えば、就寝一時間前は画面を見ない、照明を落とす、音量を下げるなどの小さな工夫です。
また人間関係の刺激も同様で、常に即時返信を求められる環境は神経を緊張させます。
一日の中で通知をオフにする時間を設けるだけでも、神経の負担は減ります。
もしあなたが何もしていないのに疲れているなら、それは刺激が過剰な環境に長時間さらされている可能性があります。
神経を整えるためには、栄養や睡眠だけでなく、刺激の総量を減らす設計が不可欠です。
回復とは、足りないものを足すことと同時に、過剰なものを減らすことでもあります。
6-6 軽運動導入で循環改善する
慢性疲労の方に運動を勧めると、不安そうな表情になることがあります。
すでに疲れているのに、さらに負荷をかけるのかと感じるからです。
ここで大切なのは、激しい運動ではなく、神経を刺激しすぎない軽い運動を選ぶことです。
過度なトレーニングはHPA軸をさらに活性化させ、逆効果になる場合があります。
臨床では、毎日長時間のランニングをしている方よりも、短時間の散歩を継続している方のほうが安定していることがあります。
軽い有酸素運動は血流を促し、筋緊張を緩め、迷走神経の働きを高めやすくなります。
特に朝の光を浴びながらの散歩は、体内時計の調整にも役立ちます。
目安は、会話ができる程度の強度です。
終わった後にぐったりする運動は、今の段階では負荷が強すぎる可能性があります。
重要なのは量よりも継続です。
もしあなたが運動に苦手意識を持っているなら、まずは五分間の散歩から始めてください。
身体を動かすことは、神経と循環を同時に整える穏やかな刺激になります。
慢性疲労の回復は、追い込むことではなく、余力を残すことが基本です。
6-7 記録管理で変化追跡する
慢性疲労の回復では、感覚だけに頼らないことが重要です。
人の体調は日によって揺れますが、記録を取らないとその変化は曖昧になります。
特にHPA軸や自律神経の乱れは、日内変動として現れることが多いです。
朝の目覚め、午前中の集中力、午後の眠気、夜の入眠状況などを簡単にメモするだけでも、パターンが見えてきます。
臨床では、体調を十段階で自己評価してもらうだけで、改善の兆しを客観的に把握できることがあります。
記録を始めると、睡眠を固定した週に安定している、食事を整えた日に午後の落ち込みが少ないなどの傾向が分かります。
これが分かると、努力が無駄ではなかったと実感できます。
逆に、無理をした日の翌日に強い倦怠感が出ることも可視化されます。
これは自分の限界を知る材料になります。
重要なのは完璧なデータを取ることではありません。
続けられる簡単な形式で十分です。
もしあなたが回復している実感が持てないなら、変化を記録してみてください。
神経の回復はゆっくり進みますが、記録はその小さな前進を見える形にしてくれます。
慢性疲労の改善は、気合いではなく観察と調整の積み重ねです。
第7章 再発を防ぐ考え方6原則

7-1 完璧主義手放しで負荷軽減する
慢性疲労が長引く方に共通する傾向の一つが、完璧主義です。
何事もきちんとやりたい、期待に応えたい、迷惑をかけたくないという思いは決して悪いものではありません。
しかしその姿勢が常に高い緊張を生み、交感神経を優位にし続けている場合があります。
常に八割ではなく百点を目指す生活は、神経にとって持続的なストレスになります。
臨床では、体調が悪くても休まずに予定をこなそうとする方が少なくありません。
そして限界を超えてから初めて動けなくなります。
完璧主義を手放すとは、責任を放棄することではありません。
自分の回復力を守るために、あえて七割で止める選択をすることです。
神経系は常に安全と余白を求めています。
予定に少しの隙間を作るだけでも、回復力は変わります。
もしあなたが常に自分を追い込んでいるなら、それは性格の問題ではなく、神経が休めない設計になっている可能性があります。
慢性疲労の再発を防ぐには、考え方そのものを少し緩める必要があります。
7-2 余白確保で回復維持する
慢性疲労が改善してきた方ほど、再び予定を詰め込みやすくなります。
動けるようになると、失っていた時間を取り戻そうとするからです。
しかし神経の回復は段階的で、完全に安定するまでには時間がかかります。
余白とは、何もしない時間ではなく、回復のための緩衝地帯です。
臨床では、週に一日は予定を入れない日を作るだけで体調が安定する方がいます。
また一日の中に三十分の何もしない時間を確保するだけでも、神経の揺れは減ります。
余白がない生活は、常に交感神経を優位にします。
余白がある生活は、副交感神経が働く余地を与えます。
予定を詰めることは達成感につながりますが、回復維持には逆効果になる場合があります。
もしあなたが少し元気になった途端に疲れがぶり返すなら、余白が足りていない可能性があります。
回復は加速よりも安定が重要です。
余白を守ることは、怠けではなく再発予防の戦略です。
7-3 数値確認で早期察知する
慢性疲労が再発する前には、小さなサインが現れることが多いです。
しかし感覚だけに頼っていると、その変化に気づきにくくなります。
そこで役立つのが、いくつかの指標を定期的に確認する習慣です。
例えば、朝の目覚めの質、体温、安静時心拍数、主観的疲労度などは、自律神経の揺れを反映しやすい項目です。
臨床では、安静時心拍が数日続けて高くなると、その後に強い倦怠感が出る方がいます。
また体温が低めに安定していた方が、急にばらつき始めるときも注意が必要です。
血液検査を定期的に行う場合は、ヘモグロビンやフェリチン、甲状腺関連数値なども参考になります。
重要なのは単発の数値ではなく、変化の傾向を見ることです。
数値は自分の身体を客観的に観察するためのツールです。
異常が出てから対応するのではなく、揺れ始めた段階で負荷を調整することが再発予防につながります。
もしあなたが最近少し無理をしていると感じているなら、まずは簡単な指標を一つ記録してみてください。
身体は必ずサインを出しています。
それに早く気づけるかどうかが、慢性疲労の再発を防ぐ鍵になります。
7-4 思考修正で緊張緩和する
慢性疲労の再発を防ぐうえで、思考の癖は非常に大きな影響を持ちます。
出来事そのものよりも、それをどう解釈するかが神経反応を左右します。
例えば、ミスをしたときに自分は価値がないと瞬時に結論づける思考は、強いストレス反応を引き起こします。
そのたびに交感神経とHPA軸が動き、身体は緊急事態として処理します。
臨床では、真面目で責任感の強い方ほど、頭の中で自分を追い込む傾向があります。
実際の出来事以上に、思考が神経を疲労させていることも少なくありません。
思考修正とは、無理にポジティブになることではありません。
別の解釈があるかもしれないと一歩引いて考える習慣を持つことです。
失敗は成長の一部かもしれない、今日は体調が優先でもよいかもしれないといった柔らかい視点です。
この小さな変化が、神経の過敏さを和らげます。
もしあなたが常に最悪のシナリオを想定してしまうなら、それは安全を守ろうとする脳の働きです。
その働きを否定するのではなく、少しだけ緩めることが再発予防につながります。
慢性疲労の回復は、身体だけでなく思考の設計も含めた総合調整です。
7-5 定期調整で状態安定する
慢性疲労が改善してきたあとも、完全に放置してよいわけではありません。
神経とHPA軸は環境の影響を受けやすく、負荷が重なれば再び揺らぎます。
そこで重要になるのが、定期的な調整です。
調整とは特別な治療ではなく、自分の状態を振り返る時間を持つことです。
臨床では、月に一度でも生活リズムや食事内容を見直すだけで安定が続く方がいます。
また身体の緊張を自覚できるようになると、悪化する前に対処できます。
軽いストレッチや呼吸の確認を習慣にすることも有効です。
ポイントは、症状が強くなってからではなく、揺れ始めた段階で微調整することです。
疲労は突然現れるのではなく、小さな歪みの積み重ねです。
もしあなたが以前より体調に敏感になっているなら、それは回復力が戻ってきた証でもあります。
定期調整は不安から行うものではなく、安定を守るための保守点検です。
慢性疲労を経験したからこそ、自分の限界を知る感覚を活かすことができます。
7-6 長期視点で体質改善する
慢性疲労からの回復は、短距離走ではありません。
一時的に元気になることと、体質として安定することは別です。
神経とHPA軸の調整力は、生活の積み重ねによって徐々に回復します。
焦って元のペースに戻そうとすると、再び過負荷になります。
臨床では、半年から一年かけて徐々に安定していく方が多く見られます。
途中で波があっても、それは失敗ではなく調整の過程です。
体質改善とは、ストレスがゼロになることではありません。
負荷がかかっても戻れる余力を持つことです。
そのためには、睡眠、食事、運動、思考の習慣を土台として維持し続ける必要があります。
特別な方法よりも、基本を崩さないことが重要です。
もしあなたが今も揺らぎを感じているなら、それは身体が学習している途中かもしれません。
慢性疲労を経験したことは、弱さではなく、自分の限界を知る機会でもあります。
長期視点で身体と向き合うことが、真の意味での回復につながります。
まとめ
慢性疲労は、突然起こるものではありません。
自律神経の過緊張、HPA軸の揺らぎ、血糖の乱れ、睡眠の分断、炎症の持続、心理的緊張が少しずつ積み重なった結果として現れます。
副腎疲労という言葉に振り回されるのではなく、神経内分泌系の調整不全という視点で全体を捉えることが重要です。
検査が正常でも、身体の調整力が落ちていることはあります。
回復の鍵は、特別な方法よりも土台の再設計にあります。
睡眠を固定し、血糖を安定させ、刺激を減らし、呼吸を整え、負荷を棚卸しする。
そして完璧主義を少し手放し、余白を守ることです。
体質改善とは、ストレスがなくなることではなく、負荷がかかっても戻れる余力を持つことです。
揺らぎは失敗ではなく、調整の途中です。
あなたの身体は壊れているのではなく、限界まで適応してきただけかもしれません。
その適応を続けさせるのではなく、回復させる設計に変えることがこれからの課題です。
焦らず、段階的に、長期視点で取り組んでいきましょう。
身体は必ず変化します。
よくある質問(FAQ)
Q. 朝から疲れているのはなぜですか?
朝から疲れている原因として多いのは、自律神経の乱れやストレスホルモンの調整不良です。
睡眠不足だけでなく、慢性的なストレス、血糖の乱れ、睡眠の質の低下などが重なると、身体の回復システムがうまく働かなくなります。
その結果、朝起きた時点で疲労感が残ることがあります。
Q. 副腎疲労は本当にあるのでしょうか?
副腎疲労という言葉は医学的な正式診断名ではありません。
しかし、慢性的なストレスによって自律神経やホルモン調整システムが乱れ、疲労や不調が続く状態は実際に存在します。
そのため、副腎単体ではなく「神経とホルモンのバランスの乱れ」として理解することが重要です。
Q. 自律神経が乱れるとどんな症状が出ますか?
自律神経の乱れでは以下のような症状が出ることがあります。
・慢性的な疲労
・朝起きられない
・動悸や不安感
・睡眠の質の低下
・胃腸の不調
・集中力低下
これらは神経とホルモンのバランスが崩れたサインとして現れることがあります。
Q. 慢性疲労を改善するには何をすればいいですか?
慢性疲労の改善には、生活の土台を整えることが重要です。
特に重要なのは以下です。
・睡眠リズムを固定する
・血糖が安定する食事をする
・ストレス刺激を減らす
・軽い運動を習慣化する
・身体の緊張を緩める
特別な方法よりも、基本的な生活習慣を整えることが回復につながります。
Q. 病院の検査で異常がないのに疲れるのはなぜですか?
多くの検査は「病気」を見つけるためのものです。
しかし慢性疲労は、神経やホルモンの調整力が低下した状態であることが多く、検査で異常が出ない場合があります。
そのため、生活習慣やストレス環境などを含めて身体全体の状態を見直すことが大切です。







